Từ ca ghép đầu tiên đến ghép tim - phổi đồng thời: Hành trình vươn tầm của ghép tạng Việt Nam, khẳng định vị thế khu vực
Nhìn lại chặng đường hơn ba thập kỷ, từ những ca ghép đầu tiên còn nhiều bỡ ngỡ đến các ca ghép đa tạng phức tạp hôm nay, ghép tạng Việt Nam đã thực sự bước vào kỷ nguyên làm chủ kỹ thuật đỉnh cao của y học hiện đại.
Vào năm 1992, khi ca ghép thận đầu tiên được thực hiện tại Học viện Quân y, ít ai hình dung rằng một ngày nào đó Việt Nam có thể triển khai thường quy những kỹ thuật ghép tạng phức tạp hàng đầu thế giới. Xuất phát điểm muộn hơn thế giới gần nửa thế kỷ, chậm hơn nhiều quốc gia trong khu vực khoảng 20 năm, ngành ghép tạng Việt Nam từng phải đối mặt với vô vàn khó khăn như thiếu nhân lực chuyên sâu, hạn chế trang thiết bị, kinh nghiệm gần như bằng không.
Thế nhưng, sau 34 năm phát triển, Việt Nam không chỉ thu hẹp khoảng cách mà còn dần khẳng định vị thế trong khu vực Đông Nam Á. Theo thống kê của Trung tâm Điều phối ghép tạng quốc gia, đến nay cả nước đã thực hiện gần 10.000 ca ghép tạng. Riêng giai đoạn 2022-2024, mỗi năm có hơn 1.000 ca ghép được triển khai tại 31 bệnh viện, đưa Việt Nam trở thành quốc gia dẫn đầu Đông Nam Á về số lượng ghép tạng hằng năm.
Những con số ấy phản ánh không chỉ sự gia tăng về quy mô, mà còn là minh chứng cho năng lực làm chủ kỹ thuật đỉnh cao của y học hiện đại - điều từng được xem là "giấc mơ xa" của ngành y Việt Nam.

Hiện Việt Nam đã thực hiện thành công ghép 6 loại tạng gồm: Thận, gan, tim, phổi, ruột và tụy; đồng thời triển khai nhiều kỹ thuật ghép mô như giác mạc, da, tế bào gốc. Trong đó, ghép thận vẫn chiếm tỷ lệ lớn nhất, song những thành tựu nổi bật lại nằm ở các kỹ thuật phức tạp như ghép gan, ghép tim và ghép đa tạng.
GS.TS.BS Phạm Gia Khánh, Chủ tịch Hội Ghép tạng Việt Nam nhận định rằng sau hơn ba thập kỷ, ghép tạng Việt Nam đã tiệm cận trình độ khu vực và từng bước đạt chuẩn quốc tế. Với các tạng phổ biến như thận, gan và tim, các ê-kíp trong nước đã làm chủ hầu hết kỹ thuật khó đang được áp dụng trên thế giới.
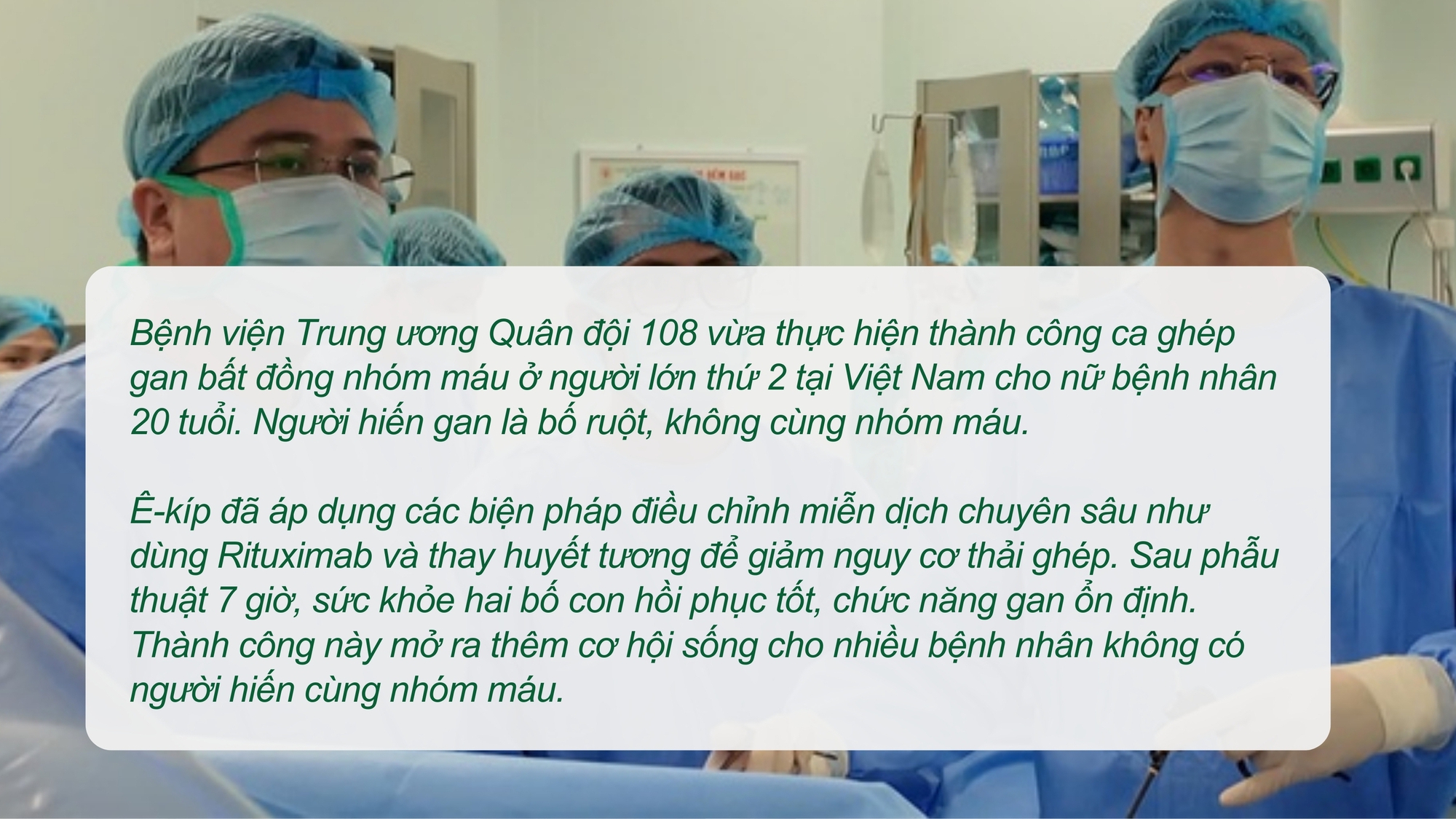
Đặc biệt, ghép gan - một trong những phẫu thuật phức tạp nhất của ngoại khoa hiện đại - đã trở thành kỹ thuật thường quy tại nhiều trung tâm lớn. Các bác sĩ Việt Nam không chỉ thực hiện ghép gan tiêu chuẩn mà còn triển khai thành công ghép gan cho trẻ dưới 1 tuổi, người cao tuổi, ghép gan không cùng nhóm máu, ghép trong suy gan cấp tối cấp, chia gan từ một người hiến cho hai người nhận, cũng như lấy gan bằng phẫu thuật nội soi.
Năm 2025 đánh dấu một bước ngoặt mới khi Việt Nam lần đầu tiên thực hiện thành công ca ghép đồng thời tim phổi. Đây là kỹ thuật đòi hỏi trình độ cao nhất trong ghép tạng, yêu cầu sự phối hợp chặt chẽ giữa ngoại khoa, gây mê hồi sức, tim mạch, hô hấp, miễn dịch và hệ thống điều phối vận chuyển tạng xuyên vùng. Thành công này cho thấy Việt Nam đã bước vào "câu lạc bộ" những quốc gia có khả năng triển khai ghép đa tạng phức tạp.
PGS.TS Đồng Văn Hệ, Giám đốc Trung tâm Điều phối quốc gia về ghép bộ phận cơ thể người cho rằng yếu tố quan trọng giúp Việt Nam làm chủ kỹ thuật chính là sự phát triển đồng bộ của cả hệ thống. Không chỉ phẫu thuật viên, mà đội ngũ gây mê hồi sức, xét nghiệm miễn dịch, chẩn đoán hình ảnh, chăm sóc sau ghép đều được đào tạo chuyên sâu, cập nhật liên tục theo chuẩn quốc tế.

Các kỹ thuật xét nghiệm HLA, định type mô, theo dõi nồng độ thuốc chống thải ghép, kiểm soát biến chứng nhiễm trùng… được triển khai bài bản. Nhờ vậy, tỷ lệ sống sau ghép đạt mức cao: Ghép thận 90-95%, ghép gan 80-90%, ghép tim 85-90% sau 1 năm - tương đương nhiều trung tâm trong khu vực.
Không ít bệnh nhân duy trì tạng ghép hoạt động tốt suốt 25-30 năm. Có người ghép thận từ những năm 1990, đến năm 2023 mới phải ghép lại lần hai. Những trường hợp ấy là minh chứng rõ ràng cho năng lực chuyên môn và chất lượng chăm sóc dài hạn của y học Việt Nam.


Theo PGS.TS Đồng Văn Hệ, thách thức lớn nhất hiện nay là nguồn tạng hiến. Hơn 90% ca ghép tại Việt Nam vẫn từ người hiến sống, trong khi xu hướng thế giới chủ yếu dựa vào người hiến chết não.
"Chúng ta có kỹ thuật, có đội ngũ bác sĩ giỏi, nhưng nếu không có nguồn tạng hiến thì mọi tiến bộ đều không thể phát huy. Đây là vấn đề mang tính xã hội, cần sự chung tay của cộng đồng" , ông nói.
Dù vậy, những năm gần đây đã có tín hiệu tích cực. Số ca hiến tạng sau chết não tăng dần, từ khoảng 10 ca mỗi năm trước đây lên hơn 60 ca năm 2025. Tỷ lệ ghép từ nguồn này cũng tăng từ dưới 5% lên gần 20%.
PGS.TS Đồng Văn Hệ cho biết, thành quả này có được nhờ sự tham gia của hàng nghìn nhân viên y tế tại hơn 100 bệnh viện trên cả nước. Họ là những người âm thầm tư vấn, vận động, kết nối để biến những mất mát đau thương thành cơ hội sống cho nhiều người khác.
"Chúng tôi đặt mục tiêu trong thời gian tới đạt trên 100 ca hiến chết não mỗi năm. Nếu làm được, số người bệnh được cứu sống sẽ tăng lên rất nhiều" , ông kỳ vọng.
Bên cạnh nguồn tạng hiến, hành lang pháp lý cũng cần được hoàn thiện. Theo PGS.TS Đồng Văn Hệ, Luật Hiến, lấy, ghép mô, bộ phận cơ thể người đã tạo nền tảng quan trọng, nhưng vẫn còn những điểm chưa phù hợp thực tế, như cơ chế tài chính, vai trò điều phối hay chính sách hỗ trợ cho hoạt động hiến - ghép.
Ông cho rằng ghép tạng không chỉ là vấn đề y học mà còn là chiến lược y tế quốc gia. Cần có chính sách đồng bộ để phát triển mạng lưới, nâng cao năng lực tuyến dưới, giảm khoảng cách tiếp cận giữa các vùng miền.
"Người bệnh ở vùng sâu, vùng xa vẫn gặp rất nhiều khó khăn khi tiếp cận dịch vụ ghép tạng. Trong khi đó, nếu hệ thống được tổ chức tốt, cơ hội sống của họ sẽ tăng lên rất nhiều", ông nhấn mạnh.

Ghép tạng không chỉ mang ý nghĩa chuyên môn mà còn tạo tác động sâu rộng về kinh tế - xã hội. Trong bối cảnh bệnh thận mạn ngày càng gia tăng, ghép thận trở thành giải pháp điều trị tối ưu cho người bệnh suy thận giai đoạn cuối.
Ước tính Việt Nam có hơn 10 triệu người mắc bệnh thận mạn tính; khoảng 800.000 bệnh nhân cần lọc máu nhưng hệ thống hiện mới đáp ứng được một phần nhỏ nhu cầu. Mỗi bệnh nhân chạy thận tiêu tốn khoảng 200-250 triệu đồng mỗi năm từ quỹ bảo hiểm y tế. Trong khi đó, sau ghép thận, chi phí thuốc chống thải ghép khoảng 100 triệu đồng mỗi năm và được bảo hiểm chi trả phần lớn.